张玉洁医生的科普号
- 精选 借病理切片去外院会诊,又说要切白片?报告里建议做免疫组化进一步检查?这都是什么意思?
基因检测公司或者会诊医院让借病理切片,去病理科一问怎么还分好多种啊,蜡块、白片、HE染色切片、免疫组化染色片,我借的话要借哪种?很多人搞不清楚到底什么是蜡块、切白片和借切片,现在跟大家细细道来。 一、先说说蜡块 为什么先说蜡块呢,因为这是从病人身上取下来的组织被加工的第一步。打个不恰当的比方,如果说蜡块是一小块羊肉,那后面的HE染色切片和切的白片都是由从这块羊肉上切下来的薄薄的肉片制成的。 在病理科医生圈里,取材室通常被戏称厨房,锅碗瓢盆刀样样俱全。每天接受来自各科室送检的 “肉”,有“大块的肉”,比如一段肠,部分胃,半拉肝、一个肺叶、整个子宫或者一大块肿瘤等等;也有“小小的肉”,比如胃肠镜、气管镜、膀胱镜等钳夹下来的米粒大小的肉球,穿刺针抽取出来的“头发丝”一样的条条肉,或者宫腔镜里刮取出的碎肉肉等等,病理医生通过切、片、修、取等精彩的刀工,把它们发生病变的组织切成一个个漂亮的小块儿,再经过脱水——透明——浸蜡——包埋等过程把它们封存到蜡块中,就像琥珀一样很精致是不是? 做好的蜡块,尺寸大概为 3 毫米厚,2 厘米长,1 厘米宽,为下一步的切片做准备。这样的蜡块可以储存5-10年以上,有条件的病理科都会建立组织库,为病人长期保存他们送来的组织蜡块,后期有需要的话,就可以调出这些蜡块进一步切片、染色,做进一步检测。所以有一些病理科是不建议病人把蜡块借走的,一旦在外界丢失了蜡块,病人就再也不能做任何后续的检测了。 ——这就是所谓的蜡块。 二、再说说白片 蜡块做好了,下面就该切片了。切白片:是指未经任何染色的石蜡组织切片,您看到的玻璃片是半透明的,没有颜色。因为没有颜色在显微镜下也看不清组织的形态。 白片是使用切片机从蜡块上切下来薄薄的一张蜡膜(通常是 4-5μm),经过繁杂的程序制成的,白片上带有送检的病变组织。 首先通过切片机由技术人员精湛的切片技术把切好的带有组织的石蜡“薄膜”,放进 46 摄氏度的水里展开。然后贴在一个玻璃片(载玻片)上,放进 60~65℃ 恒温箱内或切片漂烘温控仪的烘箱内烤片 15~30 分钟,脱去溶化组织间隙的石蜡。这样就做成了所谓的白片。从选取病变最突出的蜡块——调取相应蜡块——技术人员切片——展片——烤片半小时或以上,一般需要半天时间,所以病人来切白片,一般都要半天时间后才能取到成品。 一般情况下,病人去外院会诊后,外院病理科需要自己进一步做相关检查(如免疫组化染色、基因检测等),就会要求病人回原医院病理科切若干张白片,带到他们那里继续进一步检查。这时病人一定要问清楚具体切多少张白片,多厚,烤不烤片(一般免疫组化需要烤片,基因检测不需要烤或者烤片时间很短),不然交了费用切的白片不能用就白花钱了。 三、再说说HE染色切片(所谓借切片,借的就是HE染色片) 简单来说,给从蜡块上切下来的白片进行HE染色,就是HE染色切片了。病理科医生在做诊断前,都要由技术员常规做出每例病人所有蜡块相对应的HE染色切片,通过染色切片的显微镜下观察,才能看清组织的形态,做出诊断。HE染色使细胞组织内的不同结构呈现不同的颜色(一般是蓝色和红色),以便于观察。经过染色后,从肉眼上看切片是有颜色的,而且一般呈现出蓝红相间后形成的紫色。HE染色是病理切片的常规染色,是诊断过程中必要的也是重要的一步。 经过染色的切片保存时间长,需要病理会诊时便于携带。如果您想借出切片到外院会诊,就可以去病理科预约调取自己的全部染色切片,您拿到的片子一般都是带有紫色的不同形状的组织的。借出的原单位染色切片是要归还的,原单位病理科有义务长期为您保存切片,方便您日后随时借取。如果不归还弄丢了,病理科将不再为您的组织负责了。所以切取时需要交付一定的押金,归还切片是还会将押金如数退还。 说到此处,蜡块、白片和HE 染色片的关系您能看明白了吧,白片和HE染色片都是从蜡块上切下来的,白片没染色,显微镜下看不清,是用于进一步检查的;HE片是染了色的成片,可以显微镜下直接观察组织形态,用作诊断。 四,免疫组化染色切片(简称,免疫片) 说到免疫组化,那就多提几句吧。如果根据HE染色切片,病理医生仍不能确诊或是明确分期,帮助临床医生制定下一步治疗方案的时候,就要做免疫组化了。 因为HE染色只是比较粗略地辨认不同细胞的形态学改变,比如我们常说的良性肿瘤和恶性肿瘤。而免疫组化是根据化学反应使标记抗体的显色剂显色,以此来确定组织细胞内的抗原,对其进行定位、定性及定量的研究,对于病理诊断中肿瘤的鉴别诊断、肺癌类型的判断,甚至对肺癌后续治疗都是十分有帮助的。(详见本人科普文章《做免疫组化是医生骗你钱?》) 免疫组化染色是在白片上直接进行的,切好的白片,加上对应的抗体,放进机器内,经过一系列程序(有的医院条件不允许,还需要人工手动染色,中间还有过夜——让抗原抗体充分结合的环节),通常需要12-24小时才能制成,成片再提交给病理医生进行进一步诊断,所以等到出具免疫组化染色后的病理报告,一般需要3-5个工作日甚至更长。免疫组化片的成片外观上看一般是蓝色或棕色的。 说到这里不得不多说几句,用于免疫组化染色的抗体有成百上千种,目前还在不断更新中。所以不是每个病人的染色项目都是一样的,相反,每个病人的免疫组化染色项目都不一样,有的就需要两三项,有的却需要十多项,每一项费用就一二百元,所以不同病人都做免疫组化染色,花的钱数却千差万别。这是因为每个病人所得的疾病不同、情况不同、临床要求不同,项目数是病理医生根据HE切片观察到的组织形态特点,结合临床信息、影像表现以及主观经验综合判断开出来的。即便同一病人同一疾病的不同区域染色情况都会有所差异,所以请大家理解这一点。 最后再和大家谈谈关于病理检测的几个常见小问题。 1、为什么病理报告出的那么慢? 如果你看完上文,应该已经知道一枚小小的病理切片的完工,需要经过N道严格的工序,而且大部分工作都是人工完成的。不夸张的说,很多患者和家属等待病理科医生的“最终宣判”,当他们在病理报告上签上自己名字的一刹那,背后的工作量和压力都是无穷大的,所以真的急不来啊!一催促可能就是一个失误,对病人对医生都是莫大的损失! 一般情况下,4 -5个工作日能取到病理报告;如果是比较特殊的疾病,需要加做免疫组化、Fish、基因检测等等进一步明确,这样就需要 7 天及以上。 2、家人生病了本来就很着急,等病理报告的这段时间会耽误治疗吗? 家人们的这种心情可以理解。但是,患者的后续治疗要依据病理诊断,这就要求病理诊断的准确性和可靠性非常高。不管是普通病理诊断还是分子病理诊断,都有标准的检测流程,这套流程就是为了确保诊断结果的准确性。 要知道,病理诊断结果并不是病理医师加加班就可以提前 1—2 天出来的。而且这种“加速”的诊断结果,其准确性可能无法保证,因为前期工作稍有疏忽,就会导致病理诊断结果不准确。 所以,规范的操作流程,是保证结果准确的必要步骤,也是对病人负责。请大家耐心等待下吧,准确确诊才是开展正确治疗的前提嘛。等待一到两周并不会延误多少,肿瘤性疾病的发展速度还达不到那么快。所以不必太着急,相对来说,诊断的准确性更重要。 3、我想做病理会诊或基因检测,都需要提供什么呢? 一般会诊要求提供: 1.原病理报告单; 2.所有HE切片及免疫组化染色片。 如果会诊单位要求切白片进一步检查,请问好多少张,多厚,烤不烤片等问题,回到原单位办理切白片手续。
 张玉洁 副主任医师 天津市第一中心医院 病理科37人已购买
张玉洁 副主任医师 天津市第一中心医院 病理科37人已购买 - 精选 术中冰冻病理良性,切片报告为恶性,这算医疗事故吗?
我们有时会听到一些患者家属说: “我们手术当中做切片,医生说肿瘤是良性的,等到正式的病理报告出来一看,变成恶性了!你说是不是医生水平不行?这算是医疗事故吗?” 许多人都想
张玉洁 副主任医师 天津市第一中心医院 病理科4.6万人已读 - 精选 做免疫组化是医生骗你钱?
免疫组化对肿瘤治疗来说是非常重要的!如果没有免疫组化这一步,很难准确判断病情,也不能做出适合患者的最佳治疗方法;对患者负责,科学诊断,积极治疗才是医生们的初衷。 很多患友一定也有过类似疑问:为什么手
张玉洁 副主任医师 天津市第一中心医院 病理科4520人已读 - 视频 被怀疑患有炎症性肠病不要慌,听听它到底是一种什么病,应该怎么办
 张玉洁 副主任医师 天津市第一中心医院 病理科56人已观看
张玉洁 副主任医师 天津市第一中心医院 病理科56人已观看 - 医学科普 常见病毒性肺炎的病理鉴别诊断
2019-nCoV新型冠状病毒引起的肺炎(NCP)在今年春天肆虐全球,目前已导致全球上百万人感染,几十万人死亡。该病毒传染性极强,来源、宿主、传染途径和潜伏期等尚不完全清楚。此前经相关病理学家对死亡病
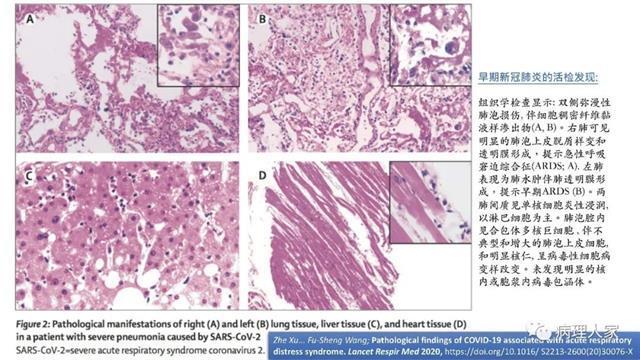 张玉洁 副主任医师 天津市第一中心医院 病理科2402人已读
张玉洁 副主任医师 天津市第一中心医院 病理科2402人已读 - 医学科普 病理报告中的“符合、考虑、倾向、不除外”是什么意思?
病理报告经常会出现这样的字眼: ……,符合(考虑为、倾向、不除外……)xxx诊断。 百度百科显示: 符合: 与存在的式样、形式或标准一致。 考虑: 思考、探索问题,对出现的事情做出无声的推测推演及辩论,以便做出决定。 倾向: 层面上与走向线垂直并沿斜面向下所引的直线叫倾向线,倾向线在水平面投影的方向即倾向。可以引申为“偏向赞成”。 不除外:这个修饰词很特殊。百度百科里只收录了“除外”,百度网页里以“不除外”为关键词,搜出来的都是和医生/医学术语相关。那我们来看看“除外”。 除外:在范围以外,表示不计算在内。 照此推断,不除外意味着“不在范围以外”。 那么,根据这些字面意思,我们可以将病理报告中的这些词理解为如下: 1.见到异型细胞,符合腺癌。意思:病变与腺癌的式样、形式或标准一致。暗示:诊断有信心,临床可以依据这份报告治疗。 2.见到异型细胞,考虑为腺癌。意思:经过思考、鉴别诊断、联系临床,对病变做出无声的推测推演及辩论,决定它是腺癌。暗示:诊断信心不足,需要影像、检验、临床等其它指标支持。 3.见到异型细胞,倾向腺癌。意思:如果“平行”是肯定,“垂直”是否定,“倾向”位于第一象限,是在0°-90°之间。如在0°-45°之间,则偏向赞成。暗示:诊断没有把握,可能直觉的色彩更浓一些。请一定结合其它指标,不要依赖这份诊断。 4.见到异型细胞,不除外腺癌。意思:腺癌不在范围外,可能在范围内、也可能刚好压线。暗示:抱歉啊,诊断很没信心,我也说不清啊。 病理诊断很重要,但病理诊断标准却很“主观”。病理医生希望自己的知识、见识、思考能够对患者有益,也希望诊治团队中的队友能够充分了解病理诊断的“信心度”,有助于队友更审慎地对待病理报告。
张玉洁 副主任医师 天津市第一中心医院 病理科5.6万人已读 - 视频 免疫组化在病理诊断中的意义
 张玉洁 副主任医师 天津市第一中心医院 病理科1701人已观看
张玉洁 副主任医师 天津市第一中心医院 病理科1701人已观看 - 视频 胃肠镜病理报告中非典型增生的含义
 张玉洁 副主任医师 天津市第一中心医院 病理科5237人已观看
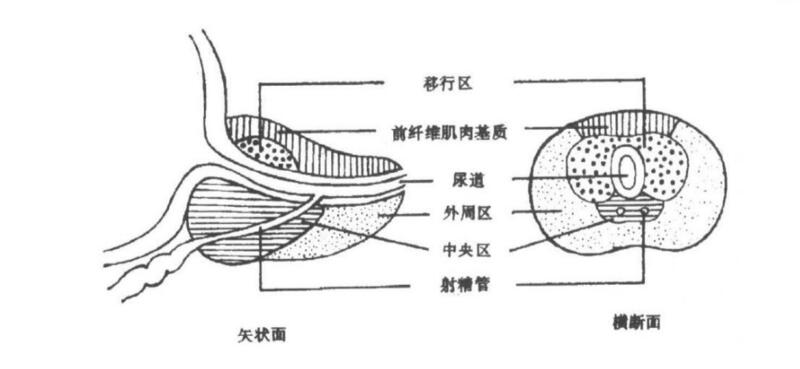
张玉洁 副主任医师 天津市第一中心医院 病理科5237人已观看 - 就诊指南 简谈前列腺穿刺活检术病理报告解读(良性病变篇)
1.(良性)前列腺增生症 是中老年男性最常见的前列腺组织病理性疾病,至今病因尚不明确,可能与衰老、吸烟、酗酒等有关。临床上常出现与前列腺癌类似的症状,可以是结节性占位性病变,从大体外观上有时很难和前列腺癌区分,但前列腺癌常发生于前列腺外周区,而前列腺增生常发生于移行区(如图)。 显微镜下可以看到不同比例增生的纤维、腺体、和平滑肌组织,要高度重视仔细寻找前列腺增生背景下的可以发生的小的前列腺癌灶。 一般症状轻微,IPSS评分7分以下可观察,无需治疗。药物治疗适用于前列腺增大伴下尿路症状的患者。必要时行手术治疗。 2.前列腺炎 感染性炎症包括急性前列腺炎、慢性前列腺炎和结核病。一般急性炎症和结核病有明显的症状和明确的检查手段,很少需要穿刺活检。慢性前列腺炎由急性炎症迁延所致,常被穿刺活检标本中检出,镜下可见淋巴细胞、浆细胞、单核细胞灶性或弥漫浸润,可以伴有其他组织学病变,如纤维组织增生、基底细胞增生、鳞状上皮化生、平滑肌或腺体萎缩或腺体增生伴腺腔内细胞碎屑和淀粉样小体等。一般是药物治疗和物理治疗为主,但本病常迁延难愈,容易复发。 肉芽肿性前列腺炎可以在镜下看到非干酪样坏死的肉芽肿性病变,可以是非特异性的,可能与前列腺液外溢至间质有关,也可以是经尿道切除或电灼前列腺术后局部形成的肉芽肿,或者是有过敏病史患者过敏引发的。一般药物治疗即可,如出现梗阻症状且严重者,可行经尿道前列腺电切术(TURP)治疗。肉芽肿性前列腺炎预后良好,过敏性者预后不佳。绝大多数患者在几个月内症状缓解,硬结消失,如不消失可能与病灶纤维化有关。本病极少复发。 3.前列腺非典型性小腺泡增生(ASAP) 是指在穿刺活检标本中出现的少量集中分布的非典型小腺泡,疑似癌却不能确定是癌的增生性病变。ASAP不是一个独立的疾病,也不是癌前病变,它既可以指类似前列腺癌的某些良性病变,也可以指由于种种原因不能确诊为癌的小灶性癌。一般经过p504s、34βE12、p63免疫组化染色结果不足以肯定为癌组织时又只发生于灶性个别腺体则可以诊断为ASAP。 疑似癌而不能确诊是癌主要有两方面的因素:①病灶过小,供于诊断的腺泡数量太少;②缺乏充分的病理诊断特征,如细胞核和核仁增大不明显、缺乏浸润性生长证据等。 ASAP提示癌的危险性高于高级别前列腺上皮内瘤变(HGPIN),对于被诊断为ASAP的患者,无论其血清PSA是否升高,都应在3个月内重复穿刺活检。
 张玉洁 副主任医师 天津市第一中心医院 病理科28人已购买
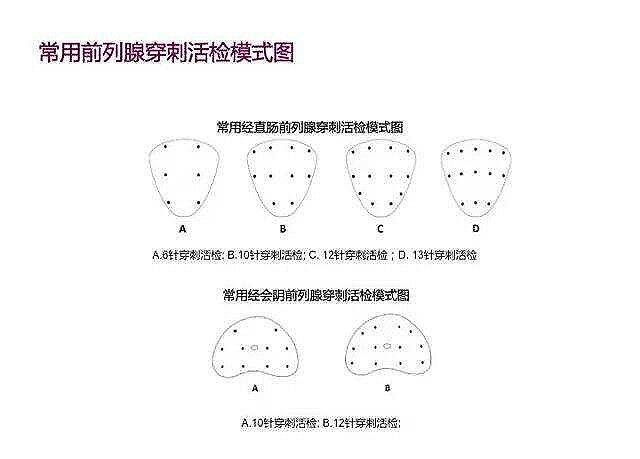
张玉洁 副主任医师 天津市第一中心医院 病理科28人已购买 - 诊后必读 简谈前列腺穿刺活检术及病理报告解读(癌及癌前病变篇)
前列腺穿刺活检术是前列腺结节占位性病变首选的诊断检查手段。当检查发现1.PSA≥10 ng/ml;2.PSA4-10 ng/ml时,F/T
 张玉洁 副主任医师 天津市第一中心医院 病理科11人已购买
张玉洁 副主任医师 天津市第一中心医院 病理科11人已购买






